Cet article est destiné aux professionnel·les de santé.
Vous êtes dentiste (adulte ou pédiatrique), orthodontiste, chirurgien en maxillo-facial, médecin généraliste, pédiatre, ORL, pneumologue, médecin du sommeil, kinésithérapeute « généraliste », orthophoniste ?
Vous voyez donc probablement tous les jours des personnes qui gagneraient à rencontrer un·e kinésithérapeute avec une spécificité d’exercice en maxillo-facial.
Je vous propose de vous accompagner pour adresser les bonnes personnes au bon moment à vos correspondant·es kinésithérapeutes.
Avertissement: cet article est long, très long, trop long me dirait ma relectrice Hélène, je l'entends me dire "flemme" ! Et elle a raison. Donc ne le lisez pas... entièrement. Je l'ai découpé de manière à vous fournir uniquement le contenu qui vous concerne.
Qui pourrait bénéficier d’une rééducation maxillo-faciale ?
Autrement dit quelles sont les indications de cette kinésithérapie ?
Contrairement à ce qu’on pourrait croire, le quotidien d’un·e « kiné maxillo » en pratique exclusive, est très varié.
Les demandes concernent tous les âges, du jeune enfant au senior en passant par les adolescents et les adultes.
Les contextes sont également divers : dysfonctions temporo-mandibulaires, accompagnements fonctionnels en contexte orthodontique, voire pré-orthodontique chez les plus jeunes, suites de chirurgie orthognathique, de chirurgie ORL (chez l’enfant mais également chez l’adulte en carcinologie : exérèses, reconstructions, irradiations…), cancers cutanés de la face, paralysies faciales, acouphènes à composante somato-sensorielle, céphalées de tension, troubles respiratoires obstructifs du sommeil (ronflements, apnées) chez l’enfant comme chez l’adulte, dysfonctions tubaires, traumatismes faciaux, médecine et chirurgie esthétique…
Bref, vous voyez que les occasions de jouer la carte « kiné maxillo » sont assez nombreuses. D’ailleurs nous ne manquons pas de travail dans cet exercice spécifique, bien au contraire.
Maintenant que le champ d’action est défini, je vous propose de vous projeter dans votre quotidien avec quelques exemples concrets d’indications (cliquez sur les titres pour voir les contenus).

Un enfant qui a souvent la bouche ouverte, ça n’est pas normal !
Si aucun obstacle (je vous en parle après) ne s’oppose à la ventilation nasale, cette habitude peut (et doit) être rééduquée. Si vous vous demandez pourquoi, je vous renvoie à l’article dédié à cette question, il est ici.
Une des raisons chères aux spécialistes de la sphère maxillo-faciale est que respirer par le nez avec la bouche fermée est la condition sine qua non d’une croissance harmonieuse.
La rééducation de la ventilation nasale fait partie des compétences partagées entre orthophonistes et kinésithérapeutes.
Face à un enfant ventilateur buccal, la méfiance est de mise. Ce mode ventilatoire peut être évocateur de troubles respiratoires obstructifs du sommeil s’il est associé à d’autres signes, diurnes comme nocturnes. Ces signes sont réunis dans l’illustration ci-dessous, destinée au grand public.

Un questionnaire de dépistage peut être proposé aux parents, il s’agit de l’échelle Sleep Disturbance Scale for Children (SDSC). Elle est proposée en 2 versions en fonction de l’âge (6 mois – 4 ans et 4 à 16 ans), traduite et validée en français. Son utilisation fait partie des recommandations de la Société Française de Recherche et Médecine du Sommeil. 1

Vous êtes au cœur de la prise en charge : la combinaison d’une chirurgie ORL quand elle est nécessaire (adénoïdectomie et/ou amygdalectomie) et d’un traitement d’orthopédie dento-faciale (expansion palatine rapide) va guérir l’enfant de son trouble ventilatoire.
Mais sans rééducation les facteurs fonctionnels de croissance ne vont pas nécessairement se mettre en place. La croissance résiduelle de l’enfant après votre traitement risque de ne pas se faire harmonieusement dans les 3 dimensions. Dans ces conditions il existe un risque de récidive de l’apnée du sommeil.2
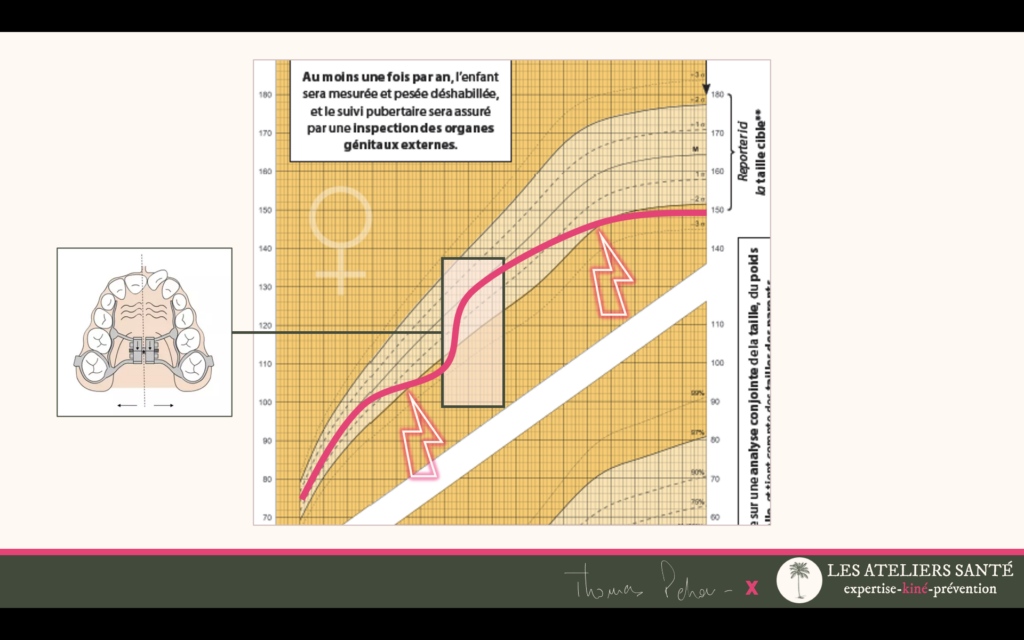
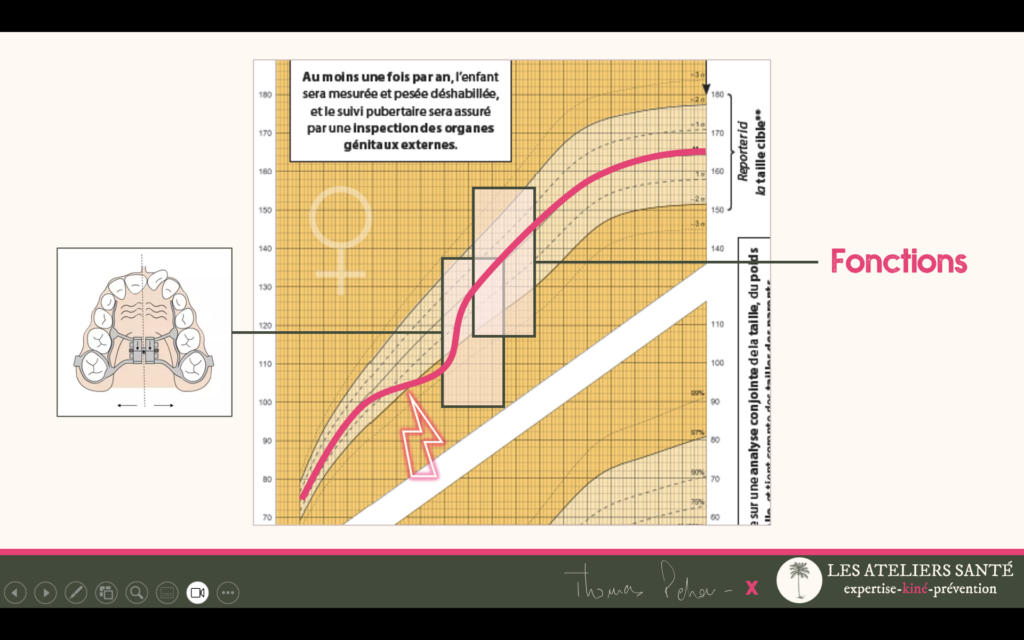
Il est donc important dans ce contexte de prescrire une rééducation maxillo-faciale. Encore une fois orthophonistes et kinésithérapeutes « spécialisé·es » peuvent assurer cette prise en charge.

Pas certain que le traitement avance bien…
Une ventilation buccale, des fonctions linguales atypiques, des habitudes orales vont perturber votre traitement et diminuer les chances de stabilité du résultat. Vous avez tout intérêt à proposer un travail fonctionnel, au fauteuil dans votre cabinet ou chez des rééducateurs pour les cas les plus complexes, kinésithérapeute ou orthophoniste.
Jusque là rien de neuf pour vous. Mais dans ce contexte, les questions qui feront la différence sont :
- Tous les éléments sont-ils réunis pour qu’un travail fonctionnel soit efficace ?
- A quel moment proposer ce travail ?
Je vous laisse y réfléchir et je vous donnerai mon avis un peu plus tard dans cet article.
Frénectomie, ostéotomie mandibulaire, distraction ostéogénique, chirurgie bi-maxillaire… autant de gestes qui gagneraient à être accompagnés d’une rééducation. J’entends par accompagnement préparation et suivi post-opératoire.
Mais le principe de réalité est un obstacle à cette organisation idéale. La démographie des kinésithérapeutes exerçant en maxillo-facial ne permettrait pas de répondre à la demande si la prescription était systématique. Il faut donc faire des choix.
A mon avis les frénectomies devraient systématiquement être préparées et suivies d’une rééducation pour éviter les fibroses cicatricielles. Le rendez-vous préopératoire permet de transmettre à froid les exercices qui devront être pratiqués après le geste. C’est également l’occasion de rappeler à la famille et à l’enfant que rendre sa liberté à la langue n’est pas une fin en soi, mais un pré-requis au travail ultérieur sur les fonctions.
De même, les chirurgies osseuses programmées chez l’adulte mériteraient un accompagnement systématique. Il est bien plus pertinent de proposer ne serait-ce qu’un rendez-vous préopératoire que de demander en « urgence » une rééducation quand l’évolution ne prend pas la direction attendue. En voyant la personne bien en amont de l’intervention, on peut expliquer les suites, rassurer, répondre aux questions, conseiller sur l’activité, les moyens de lutter contre l’œdème, l’alimentation etc … En donnant ce cadre, on augmente les chances d’une récupération sans accroc. On profite de ce temps préopératoire pour planifier sereinement les rendez-vous post-opératoires, c’est plus confortable pour tout le monde.
Et les personnes concernées le disent, l’accompagnement en kinésithérapie est une vraie valeur ajoutée.
La prise en charge en rééducation d’une paralysie faciale périphérique a fait ses preuves. 3
Dans les cas de PF sévères, les recommandations de la SFORL sont d’ailleurs les suivantes :« La prise en charge par des rééducateurs formés (orthophonistes ou kinésithérapeutes, dont la compétence est présente dans leurs nomenclatures respectives) est recommandée devant toute paralysie faciale idiopathique sévère ou présentant des facteurs de mauvaise récupération. »4
Un·e kinésithérapeute formé·e à la prise en charge des PF est en mesure de donner les conseils adaptés en terme de protection oculaire, d’auto-rééducation et de réadressage en cas de complication (kératite, absence de récupération, syncinésies, spasmes). Bien conduit, cet accompagnement réduit les risques de syncinésies.

What else ?
Voici la situation la plus frustrante à mon sens : recevoir une demande de rééducation d’une personne traitée pour un cancer des voies aérodigestives-supérieures (exérèse, reconstruction, radiothérapie, chimiothérapie…) pour un trismus déjà bien installé. Je reçois régulièrement cette demande au moment où il est question de réhabilitation dentaire, qui nécessite une ouverture de bouche… impossible à obtenir à ce stade. J’ai même rencontré à plusieurs reprises des personnes ne pouvant pas ouvrir suffisamment la bouche pour y glisser les mords de leur Therabite… qu’elles pouvaient revendre sur Vinted, état « neuf avec étiquettes » !
Malheureusement, ce type de trismus relevant d’un mécanisme de fibrose, le pronostic en termes de récupération est souvent réservé à un stade installé. L’idéal serait donc de demander une rééducation plus précocement.
Quelques données de la littérature pour construire une meilleure collaboration :
- entre 25% et 42% des personnes traitées par radiothérapie pour un cancer de la tête ou du cou présentent un trismus,5
- les facteurs prédictifs de trismus dans les 6 premiers mois sont liés à la localisation de la tumeur (cavité orale, naso-pharynx, oro-pharynx, glandes salivaires, oreilles), à la durée de la radiothérapie et à l’ouverture buccale :
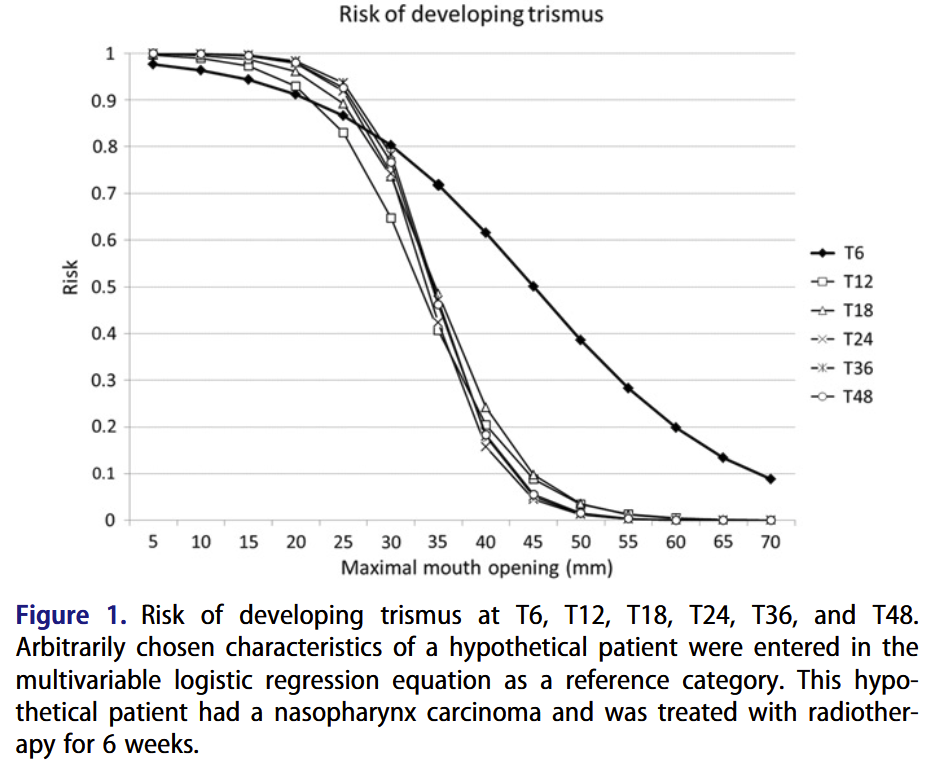
- les exercices préventifs n’ont pas démontré leur intérêt, donc inutile d’embêter les patient·es avec ça, 6
- en revanche une rééducation proposée aux premiers signes de perte d’amplitude est efficace en termes de gain d’ouverture buccale. 7
Donc : en cas de risque élevé de trismus, apprenons simplement aux patients à surveiller leur ouverture buccale (en la mesurant, rien de compliqué) et à la moindre diminution de l’amplitude, une prescription de kinésithérapie fait sens.

Docteur, j’ai mal à la mâchoire.
Vous voyez régulièrement des personnes se plaignant de lombalgie ? Et bien les dysfonctions temporo-mandibulaires (DTM) représentent la deuxième cause de douleur chronique après ces rachialgies.8 Je ne prends donc aucun risque en pariant que vous voyez tous les jours des personnes présentant des symptômes en lien avec la mâchoire. Je peux même vous dire que ce sont plutôt des femmes.
En les repérant précocement, vous pouvez diminuer les risques de chronicisation, une autre tendance spécifiquement féminine. Ne voyez pas de stéréotype de genre dans mon propos, ce sont des constatations statistiques.
Si le sujet vous intéresse je vous invite à lire l’article intitulé « Sexe, genre et mâchoire ». J’y rappelle ce qui définit cliniquement la dysfonction temporo-mandibulaire et les facteurs qui différencient les genres face à cette pathologie.
Tous les symptômes ne relèvent pas pour autant d’une rééducation. Face à un simple claquement des ATM sans autre signe par exemple, un accompagnement éducatif suffira à prévenir l’évolution vers une DTM.
Reste la question du bruxisme, des bruxismeS en réalité puisque les activités excessives des muscles masticateurs durant l’éveil et le sommeil sont des entités bien différentes. C’est un vaste sujet ! J’ai mis en ligne un article sur le bruxisme du sommeil si vous voulez plus d’informations.
Le saviez-vous : les cervicalgies sont fréquemment associées à des dysfonctions temporo-mandibulaires (DTM), et réciproquement. Certains auteurs retrouvent une DTM chez 70% des cervicalgiques, et une cervicalgie chez 87,5% des personnes souffrant de la mâchoire.9
Alors comment imaginer traiter le cou sans s’intéresser aux ATM, et inversement ?
Si vous ne vous sentez pas suffisamment armé·e pour traiter les ATM chez votre patient·e cervicalgique, vous pouvez échanger avec une consœur ou un confrère plus au fait de la question.
Et si la proportion de vos patient·es traité·es pour cervicalgie est importante, vous devriez peut-être envisager de vous former aux DTM. Je me dois de préciser qu’en tant que formateur en kinésithérapie maxillo-faciale, j’ai un conflit d’intérêt en disant cela.
J’ai cette habitude, depuis quelques temps, de collaborer avec certain·es orthophonistes. C’est très agréable, nous partageons des champs de compétences mais avons également des spécificités qui rendent nos approches complémentaires.
Il m’arrive donc régulièrement d’être sollicité pour partager la prise en charge de personnes aux besoins importants : il peut s’agir d’enfants ayant des troubles dys- et une problématique de fonctions oro-faciales, ou encore d’adultes dans les suites d’un traitement oncologique.
Faites l’expérience, vous verrez que les 2 professions ont des choses à s’apporter !
La rééducation est-elle possible ?
Vous êtes convaincu·e ? Vous pensez à un·e patient·e qui pourrait bénéficier d’une rééducation maxillo-faciale ? Top ! Mais cette rééducation est-elle possible ? Autrement dit, avez-vous vérifié qu’aucun obstacle ne s’y opposait ?

Typiquement, demander une rééducation de la ventilation nasale n’a pas de sens si :
- il existe un obstacle à la ventilation nasale (rhinite allergique non traitée, végétations obstructives, endomaxillie majeure),
- l’occlusion labiale n’est pas possible sans effort (face longue, grande classe 2).
De même, une déglutition n’aura aucune chance d’être typique d’un sujet denté et de produire l’effet attendu en termes de posture linguale si la bouche est ouverte, quelle que soit la raison de cette ouverture (obstruction nasale, dysmorphose faciale, amygdales hypertrophiques), ou si le frein lingual est restrictif.
Vous pouvez lire l’article sur la posture de langue pour vous en convaincre.
Je tiens à disposition des personnes intéressées une check-list des obstacles à la rééducation, il suffit de me la demander.
Quel est le bon timing ?
Le principe est assez simple, de bon sens : s’il n’y a pas d’obstacle, il faut agir au plus tôt !
- Mieux vaut accompagner un jeune enfant dans la mise en place des facteurs fonctionnels de croissance que de tenter une « rééducation linguale » chez un ado au palais étroit,
- il est plus facile de prévenir l’apparition d’une dysfonction temporo-mandibulaire douloureuse que de la traiter,
- nous augmentons les chances de succès en nous attaquant à un trismus post-radique dès les premiers signes plutôt que d’attendre qu’il soit installé,
- il est plus pertinent d’accompagner une récupération de paralysie faciale pour éviter l’apparition de syncinésie que de commencer à s’en inquiéter quand elles sont bien ancrées,
- en préparant une personne à une chirurgie, les suites seront plus simples, les besoins en rééducation post-opératoire seront moindres,
- etc… vous avez compris l’idée.
Peut-être êtes-vous en train de vous demander s’il ne serait pas encore plus pertinent de faire de la prévention en maxillo-facial ? De sensibiliser aux facteurs de risque, faire du dépistage, limiter les aggravations et les récidives ?
C’est précisément cette volonté qui a abouti à la création des Ateliers Santé : agir en amont des problèmes qui conduisent habituellement à consulter.
Les kinésithérapeutes ne font pas que de la rééducation.
Le paradoxe est le suivant : le code de la santé publique stipule en tête de son article L4321-1 que la pratique de la masso-kinésithérapie comporte la promotion de la santé et la prévention, mais ces champs de compétences ne sont pas traduits en actes dans la nomenclature générale des actes et professionnels (NGAP).
Traduction : les kinésithérapeutes peuvent le faire, mais il n’y a pas de prise en charge par la sécurité sociale.

Moi quand j’ai compris que le moyen le plus efficace de limiter les dépenses de la sécurité sociale… n’est pas remboursé par la sécurité sociale.
Vous pouvez donc vous appuyer sur l’expertise des kinésithérapeutes pour agir en prévention et promotion de la santé, mais prévenez vos patient·es que ces actes leur seront facturés « Hors convention ». Certains contrats de mutuelles les prennent en charge.
Si vous voulez voir à quoi peut ressembler un contenu de promotion de la santé proposé par un kinésithérapeute, vous pouvez parcourir ceux proposés par Les Ateliers Santé dans le domaine maxillo-facial, c’est ici.
Comment trouver un·e kinésithérapeute formé·e en maxillo-facial ?

C’est le cœur du problème : beaucoup de demandes pour très peu d’offre. A ce jour je dénombre 152 personnes inscrites sur ma liste d’attente, c’est vertigineux… mais logique : je suis (à ma connaissance) le seul praticien exclusif de la métropole rennaise, 480 178 habitant·es recensé·es en 2023 !
Nous sommes trop peu à pratiquer cette rééducation.
D’où vient le problème ? D’une méconnaissance de cette spécificité ? De la formation initiale ? De la valorisation des actes ? Probablement tous ces éléments à la fois et c’est problématique.
Vous pouvez malgré tout tenter votre chance en parcourant les annuaires de la SIKLOMF ou d’AKOREN si vous êtes dans la région rennaise.
En pratique, comment prescrire ?
Rapprochez-vous de votre correspondant·e pour trouver le meilleur canal de communication, mais dans l’idéal vous lui fournissez :
- une ordonnance de « Bilan et rééducation maxillo-faciale », sans précision de moyen, de durée ou de fréquence, que vous laisserez à l’appréciation du ou de la kiné qui avisera en fonction de son bilan,
- un courrier, même succinct, pour accompagner l’ordonnance et préciser la problématique, les antécédents pertinents, les précautions particulières, les éventuelles consignes post-opératoires etc… Si vous êtes orthodontiste, le plan de traitement nous aide à organiser la rééducation (du style « un disjoncteur sera posé le 12 janvier pour un semestre »).
En retour il serait logique que votre correspondant·e vous adresse son bilan et les actualisations pertinentes.
NB : ne mettez pas toutes les informations sur la même page, puisque nous devons transmettre l’ordonnance à la CPAM, qui n’a pas forcément besoin de tout savoir du dossier de votre patient.
Vous y voyez plus clair ?
Je l’espère ! C’était en tout cas l’ambition de cet article : vous aider à repérer des besoins chez vos patient·es, et vous proposer des pistes pour y répondre au mieux.
Vous l’aurez compris, il est beaucoup question de timing. Le plus tôt est souvent le mieux, et dans l’idéal les kinésithérapeutes « expert·es » informent et éduquent à la santé maxillo-faciale pour prévenir l’apparition de pathologies.
Mais investir dans sa santé n’est pas encore accepté par tout le monde. Il y a encore un peu de travail pour faire évoluer les esprits.
A bientôt !

Vous souhaitez être averti·e du prochain article ?
Si vous ne l’avez pas encore fait, inscrivez-vous à ma newsletter destinée aux professionnel·les. Vous recevrez un mail par mois, pas plus c’est promis !
- Aubertin G, Akkari M, Andrieux A, Colas des Francs C, Fauroux B, Franco P, et al. Parcours de soins de l’enfant et de l’adolescent de moins de 16 ans ayant un trouble respiratoire obstructif du sommeil de type 1 – un consensus français. Médecine Sommeil. 1 déc 2023;20(4):203‑12. doi:10.1016/j.msom.2023.08.001 ↩︎
- Guilleminault C, Huang YS, Monteyrol PJ, Sato R, Quo S, Lin CH. Critical role of myofascial reeducation in pediatric sleep-disordered breathing. Sleep Med. juin 2013;14(6):518‑25. doi:10.1016/j.sleep.2013.01.013 ↩︎
- Khan AJ, Szczepura A, Palmer S, Bark C, Neville C, Thomson D, et al. Physical therapy for facial nerve paralysis (Bell’s palsy): An updated and extended systematic review of the evidence for facial exercise therapy. Clin Rehabil. 1 nov 2022;36(11):1424‑49. doi:10.1177/02692155221110727 ↩︎
- Fieux M, Franco-Vidal V, Devic P, Bricaire F, Charpiot A, Darrouzet V, et al. Recommandations de la SFORL. Prise en charge de la paralysie faciale idiopathique à la phase aiguë chez l’adulte. Ann Fr Oto-Rhino-Laryngol Pathol Cervico-Faciale. 1 déc 2020;137(6):433‑8. doi:10.1016/j.aforl.2020.04.019 ↩︎
- Van Der Geer SJ, Kamstra JI, Roodenburg JLN, Van Leeuwen M, Reintsema H, Langendijk JA, et al. Predictors for trismus in patients receiving radiotherapy. Acta Oncol. 1 nov 2016;55(11):1318‑23. doi:10.1080/0284186X.2016.1223341 ↩︎
- Pauli N, Tuomi L, Lindell E, Larsson H, Finizia C. Preventive exercise intervention for trismus in head and neck cancer – a randomized study: Preventive exercise intervention for trismus. Clin Oral Investig. 31 mars 2026;30(4):163. doi:10.1007/s00784-026-06838-3 ↩︎
- Shao CH, Chiang CC, Huang TW. Exercise therapy for cancer treatment-induced trismus in patients with head and neck cancer: A systematic review and meta-analysis of randomized controlled trials. Radiother Oncol. 1 oct 2020;151:249‑55. doi:10.1016/j.radonc.2020.08.024 ↩︎
- Yao L, Sadeghirad B, Li M, Li J, Wang Q, Crandon HN, et al. Management of chronic pain secondary to temporomandibular disorders: a systematic review and network meta-analysis of randomised trials. BMJ. 15 déc 2023;e076226. doi:10.1136/bmj-2023-076226 ↩︎
- Janvier-Bego A, Breton-Torres I, Jammet P. Thérapie manuelle cervicale versus thérapie manuelle maxillo-faciale appliquées aux cervicalgies. Kinésithér Scient. 2016;574:5-11. ↩︎